医療現場におけるTDMの意義
こんにちわ。
今日は少し薬学にまつわることを書いてみたいと思います。昼ごはん食べてから眠いので少しばかり目を覚ますためにですが。
では以下に目次です。
- TDM(治療薬物モニタリング)って何のためにするのか。
- TDMをすることで見えてくること。
- TDMが病院以外に普及するにはどうするべきか。
以上を考えてみたいと思います。医師や看護士さんが多分知らない世界ですので興味があれば見ていただけると嬉しいです。
・TDM(治療薬物モニタリング)って何のためにするのか。
簡単に言えば、薬物を投与した後、濃度の変動がないかなどをきちんと管理し、リスク(副作用の発現)がないかということに薬剤師が責任を持つためであります。医師や看護士の方は毎日忙しいですし、薬物は効いて当たり前という認識でいるのが当然だと思います。
しかし、薬物には薬が効くだけではなく、副作用という二次的な反応が起こることがあります。そもそも、異物を体に与えているわけですから、その異物が暴走することは当たり前です。
でも、当たり前で終わらせるのではなく、薬物の血中濃度に対して、責任を持つのは当たり前であると思います。
・TDMをすることで見えてくること。
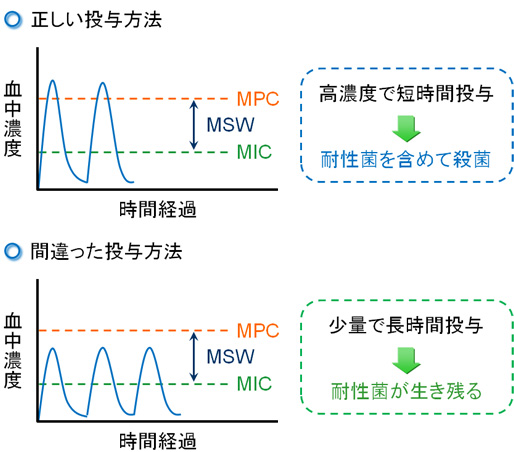
出典:深井良祐先生の役に立つ薬の情報~専門薬学~
まず、説明の前に上記の図を見てください。よく使われる抗菌薬を例にとり説明されている時の図ですが、この図を見てなぜ下の図が誤った投与法であるのかわかりますか。
ここにTDMをすることでわかることがあるということです。みなさんがご存じのニューキノロン系抗菌薬の100mgを1日3回投与から500mgを1日1回投与への変更からわかるように、濃度依存的に効果を発現するのか、もしくは時間依存的に効果を発現するのかで全く違った投与方法を選ばないといけません。
最大薬物濃度で一発で仕留めることが大事なのか、血中濃度が最大になる時間めがけて投与法を決めればいいのか…これが全く異なるということ。
もし、投与方法を誤った場合、下の図のように、最大薬物血中濃度にまでいかずに漫然と投与されることで気が付いたときには、細菌の中でも耐性菌を持つことになってしまいます。
これでは、せっかくの薬物投与も水の泡になりかねないということです。そうならないために、どういう風に薬物濃度を維持するのかを決めることができるのも、TDMを使用することで見えてくると思います。
・TDMを病院以外に普及するにはどうするべきか。
今ではTDMがしっかり主流になり、薬局においてもTDMができる環境が整ってきているようですが、まだまだ、不十分な気がします。患者さんの健康を損なう可能性がある薬物投与において、薬剤師が自分たちがきちんと活躍できる場であるということをアピールすることができると思います。
医師の権威に屈することなく、薬物治療の専門家としての気概を持つことがTDMを強みにできる薬剤師であるといえます。
かなり厳しい道のりかもしれませんが、患者さんが安心して薬物治療に専念できる環境の構築に携われるようにしていくことが重要ではないか…と思います。
では。
